

Escuela de Ciencias del Movimiento Humano y Calidad de Vida
Universidad Nacional, Costa Rica
e-ISSN: 1659-097X
Vol. 22(2), enero-junio, 2025
revistamhsalud@una.ac.cr
Licencia: By NC ND 3.0 Internacional

Doi: https://doi.org/10.15359/mhs.22-2.21255
Efecto del tiempo de intervención sobre la calidad y la fatiga en la RCP por parejas: un estudio con socorristas acuáticos
Effect of intervention time on
quality and fatigue in paired CPR: a study with lifeguard
Efeito do tempo de intervenção na qualidade e na fadiga na RCP em dupla: um estudo com salva-vidas
Ruibal-Lista, Brais1, Diez-Fernández, Pelayo2, Sánchez-Moro, Esther3,
López-García, Sergio4
Resumen
Objetivo: Este estudio compara dos estrategias de relevo durante una RCP simulada de 16 minutos: una cada 2 minutos (según las guías ERC) y otra de relevo libre en función de la fatiga percibida. Métodos: Participaron 18 socorristas en 3 pruebas: 1 test individual de RCP (2 minutos) y 2 pruebas por parejas (16 minutos), con relevo cada 2 minutos y con relevo libre. Se evaluaron variables de calidad de RCP (QCPR, QCC, QVR), frecuencia cardíaca (HR) y esfuerzo percibido (RPE). Resultados: La calidad global de RCP fue significativamente mayor en el modelo de relevo cada 2 minutos respecto al relevo libre. La fatiga (HR y RPE) fue menor en el modelo estándar. Sin embargo, aquellos con mayor calidad en el test individual sostuvieron intervenciones más prolongadas en el modelo libre. Conclusiones: El relevo cada 2 minutos garantiza una mayor calidad de RCP y menor fatiga. No obstante, la capacidad individual predice el rendimiento en estrategias autorreguladas, lo que abre la puerta a enfoques personalizados en formación y protocolos.
Palabras clave: Ahogamiento, paro cardíaco, reanimación cardiopulmonar, salvamento acuático, urgencias médicas
|
Abstract Objective: This study compares two rotation strategies during a simulated 16-minute CPR scenario: one with changes every 2 minutes (as recommended by ERC guidelines) and another with self-paced rotations based on perceived fatigue. Methods: Eighteen lifeguards participated in three trials: an individual 2-minute CPR test and two paired 16-minute trials, one with 2-minute rotations and one with self-paced rotations. CPR quality variables (QCPR, QCC, QVR), heart rate (HR), and ratings of perceived exertion (RPE) were assessed. Results: Overall CPR quality was significantly higher in the 2-minute rotation model compared to the self-paced approach. Fatigue (HR and RPE) was lower under the standard protocol. However, participants with higher individual test quality sustained longer interventions in the self-paced model. Conclusions: Two-minute rotations ensure higher CPR quality and lower fatigue. Nevertheless, individual capacity predicts performance under self-regulated strategies, suggesting opportunities for personalized approaches in training Keywords: Drowning, medical emergencies, cardiac arrest, cardiopulmonary resuscitation, water rescue |
Resumo Objetivo: Este estudo compara duas estratégias de revezamento durante uma simulação de RCP de 16 minutos: uma a cada 2 minutos (de acordo com as diretrizes do ERC) e outra de revezamento livre com base na percepção de fadiga. Métodos: Dezoito socorristas participaram de três testes: um teste individual de RCP (2 minutos) e dois testes pareados (16 minutos), com revezamento a cada 2 minutos e com revezamento livre. Foram avaliadas as variáveis de qualidade da RCP (QCPR, QCC, QVR), frequência cardíaca (FC) e percepção subjetiva de esforço (PSE). Resultados: A qualidade geral da RCP foi significativamente maior no modelo de revezamento a cada 2 minutos em comparação com o modelo de revezamento livre. A fadiga (FC e PSE) foi menor no modelo padrão. No entanto, aqueles com maior qualidade no teste individual conseguiram manter intervenções por mais tempo no modelo de revezamento livre. Conclusões: Revezamentos a cada 2 minutos garantem maior qualidade da RCP e menor fadiga. Contudo, a capacidade individual prediz o desempenho em estratégias autorreguladas, abrindo caminho para abordagens personalizadas em treinamentos e protocolos. Palavras-chave: Afogamento, emergências médicas, parada cardíaca, resgate aquático, ressuscitação cardiopulmonar. |
La parada cardiorrespiratoria (PCR) constituye una de las principales causas de mortalidad a nivel mundial, con una incidencia que varía entre 67 y 170 eventos por cada 100 000 habitantes al año en Europa (Gräsner et al., 2020). En este contexto, la reanimación cardiopulmonar (RCP) precoz y de alta calidad se ha consolidado como una de las estrategias más eficaces para mejorar la supervivencia y los desenlaces neurológicos en víctimas de PCR (Meaney et al., 2013).
La realización de una RCP ante una persona que ha sufrido un ahogamiento es una de las intervenciones más complicadas que puede tener que atender un socorrista (Barcala-Furelos et al., 2013). Además, en las playas, los socorristas deben mantener la reanimación durante un tiempo prolongado (Foo et al., 2010), que puede oscilar entre 5 y 20 minutos (Perkins et al., 2021; Koster et al., 2010) hasta que lleguen los servicios de emergencia.
Diversos estudios han evidenciado que mantener la calidad óptima de la RCP durante un tiempo prolongado es una tarea físicamente exigente, incluso para personal entrenado como los socorristas profesionales (Ochoa et al., 1998; Claesson et al., 2011; Barcala-Furelos et al., 2014). La fatiga muscular, especialmente en los grupos musculares del tren superior, puede aparecer en los primeros minutos de realización continua de compresiones torácicas, comprometiendo la profundidad y frecuencia de estas (Hightower et al., 1995; Ashton et al., 2002). La pérdida progresiva en la calidad de las maniobras se ha relacionado directamente con una disminución de la perfusión coronaria y cerebral durante la RCP, afectando negativamente las probabilidades de recuperación espontánea de la circulación (ROSC) (Sutton et al., 2014).
La percepción subjetiva de esfuerzo durante la RCP también ha cobrado relevancia como indicador indirecto de fatiga, ya que puede influir en el rendimiento y en la toma de decisiones durante una reanimación prolongada (Bierens et al., 2016; Sahu et al., 2021).
Para mitigar estos efectos, las guías del ERC recomiendan realizar relevos del reanimador cada 2 minutos como estrategia preventiva frente al deterioro de la calidad de la RCP (Perkins et al., 2021). No obstante, esta recomendación se basa en un principio de estandarización que no siempre se ajusta a las diferencias individuales de capacidad física y resistencia entre los reanimadores (Olasveengen et al., 2008). En este sentido, algunos autores han planteado la posibilidad de personalizar los relevos en función de la percepción de fatiga y del desempeño de cada individuo (Abella et al., 2005). Sin embargo, la evidencia empírica sobre la efectividad comparativa de un relevo estandarizado frente a un relevo autónomo o adaptado al nivel de fatiga real del reanimador es escasa.
Entender cómo afecta la duración, la intensidad del esfuerzo y la estrategia de relevos a la fatiga y, por ende, al mantenimiento de los estándares técnicos exigidos puede tener implicaciones directas en la formación, planificación y ejecución de simulacros y protocolos clínicos de RCP prolongada (Hostler et al., 2011).
Por todo esto, el presente estudio tiene como objetivo comparar la efectividad de 2 estrategias de relevo durante una simulación de RCP de 16 minutos en parejas de socorristas: un modelo basado en relevos cada 2 minutos, según las guías ERC y otro basado en el relevo por libre elección, en función del nivel de fatiga percibida y de la autopercepción del rendimiento.
El estudio consistió en realizar 1 test individual de 2 minutos de RCP (TestInd) y 2 test de 16 minutos de RCP, por parejas. Participaron un total de 18 socorristas, repartidos en 9 parejas. La muestra se obtuvo mediante un muestreo por conveniencia, tomando como participantes a los socorristas que asistían a un curso de actualización en materia de socorrismo acuático.
En uno de los test por parejas, el relevo entre socorristas se realizaba cada 2 minutos (Rel2min), tal y como estipulan las guías oficiales desde hace años (Perkins et al., 2021) y en el otro, el relevo lo decidía libremente cada socorrista, en función la fatiga acumulada (RelLibre). Los relevos se realizaron de forma inmediata entre socorristas, intentando minimizar la interrupción de la RCP entre el último momento de intervención de un socorrista y el inicio de la intervención del segundo.
Tras realizar el test individual (TestInd), se distribuyó a los socorristas en parejas de forma aleatoria a través de un software de sorteos aleatorios y se realizaron los 2 test de RCP de 16 minutos de duración. La mitad de las parejas realizó, en primer lugar, el test con relevo a los 2 minutos (Rel2min) y la otra mitad, el test con relevo libre (RelLibre). Se estipuló esta duración ya que puede ser el tiempo que los socorristas tengan que esperar por los servicios médicos tras una parada cardiorrespiratoria (Adelborg et al., 2011).
Por último, tras las correlaciones encontradas entre la calidad de RCP en el test individual (QCPRInd) y el tiempo de intervención en el test con relevo libre (TTLibre), se distribuyó a los socorristas en 2 grupos y se realizaron comparaciones entre los mismos. El protocolo de las pruebas se puede visualizar en la Figura 1.
Fueron reclutados 22 socorristas adultos, varones para formar parte del estudio. De ellos, 4 fueron excluidos por no completar todas las pruebas, debido a la falta de asistencia al curso de actualización. La muestra definitiva fue de 18 socorristas.
Tras la explicación de los procedimientos a seguir, se obtuvo su aprobación mediante la firma de un consentimiento informado sobre la realización de las pruebas. El estudio fue aprobado por el Comité de Ética e Investigación de la Universidade da Coruña (CEI-UDC) y estuvo basado en los principios de la Declaración de Helsinki (WMA, 2021).
En todos los test se analizó la calidad general de la RCP (QCPR), la calidad general de las compresiones torácicas (QCC), la calidad general de las ventilaciones de rescate (QVR), la frecuencia cardíaca (HR) y el esfuerzo percibido mediante la escala de Foster (RPE).
La calidad de la RCP se analizó con el Resusci Anne® SkilReporterTM conectado a un ordenador portátil con el software Laerdal PC Skill Reportet System Program (Laerdal Medical Corporation, Stavanger, Norway).
La calidad general de las compresiones se calculó con la siguiente fórmula: [QCC = (% de compresiones con profundidad adecuada (5-6 cm) + % de compresiones con reexpansión torácica correcta (regreso a 0 cm de compresión) + % de compresiones con frecuencia correcta (100-120 bpm) / 3]. (Kiliç et al., 2018). La calidad de las ventilaciones (QVR), se midió como variable dicotómica (sí o no), como porcentaje (%) de ventilaciones con 500 a 600 ml de aire insuflado. La calidad general de la RCP se calculó de la siguiente manera: [QCPR = (QCC + QVR) / 2] (Barcala-Furelos et al., 2016; Ruibal-Lista et al., 2021).
Los resultados de las pruebas se analizaron usando un software estadístico (SPSS, versión 27.0, SPSS Inc.). La normalidad de las variables se verificó mediante el estadístico de Shapiro-Wilk.
Para analizar la relación ente el test individual y los test por parejas se realizaron pruebas de correlaciones bivariadas. Para las comparativas entre el test individual, el relevo cada 2 minutos y el relevo libre, se aplicó la prueba ANOVA de medidas repetidas 3×1 y comparación por pares con ajuste de Bonferroni.
Para las comparativas intragrupo se aplicó la prueba t para muestras relacionadas y el Wilcoxon Rank Test, y, para las comparativas intergrupo, se aplicó la prueba t para muestras independientes y la prueba de Mann Whitney, en función de la normalidad de los datos. Se estableció un nivel de significación de p < .05 para todos los análisis.
Los datos sobre la edad, talla, peso, altura, IMC, % graso, frecuencia cardíaca en reposo y máxima están representados en la Tabla 1. No se establecieron correlaciones significativas entre los datos antropométricos y los resultados del test individual de 2 minutos (TestInd), en el test por parejas con relevo a los 2 minutos (Rel2min) ni en el test con relevo libre (RelLibre).
Tabla 1
Análisis antropométrico
|
Variables |
M |
SD |
IC Inferior |
IC Superior |
|
Edad (años) |
20.7 |
1.8 |
19.9 |
21.7 |
|
Altura (cm) |
178.7 |
5.3 |
176.3 |
181.2 |
|
Peso (kg) |
72.0 |
8.2 |
68.3 |
75.9 |
|
BMI (kg/m2) |
22.5 |
1.8 |
21.7 |
23.3 |
|
Masa grasa (%) |
11.9 |
4.1 |
10.2 |
13.9 |
|
HRrep (%) |
69 |
8 |
65 |
73 |
|
HRmáx. (%) |
199 |
2 |
198 |
200 |
cm: centímetros; kg: kilogramos; HRrep: Frecuencia cardíaca en reposo;
HRmáx.: Frecuencia cardíaca máxima.
Variables fisiológicas y de calidad de RCP en test Re2min y RelLibre
En los test Rel2min y RelLibre (Tabla 2), se observaron diferencias en la calidad general de RCP (QCPR: 48.9 ± 11.6 vs. 36.1 ± 13.6; p=0.006), ventilaciones de rescate (QVR: 35.4 ± 20.0 vs. 21.5 ± 17.5; p=0.004) y compresiones torácicas (QCC: 61.5 ± 17.8 vs. 51.7 ± 18.9; p=0.178). Sin embargo, la calidad general de las compresiones (QCC) no mostró diferencias significativas.
También se encontraron diferencias significativas en la frecuencia cardíaca (HR: 57.5 ± 7.2 vs. 63.2 ± 7.7; p=0.001) y la escala de esfuerzo percibido (RPE: 4.0 ± 0.5 vs. 4.5 ± 0.6; p=0.008), siendo mayores en el RelLibre.
Tabla 2
Resultados de la CPR, CC y VR (Rel2min vs. RelLibre)
|
Factores |
2 MIN |
LIBRE |
Sig. |
||
|
M |
SD |
M |
SD |
||
|
QCPR (%) |
48.9 |
11.8 |
36.1 |
13.6 |
0.006* |
|
QCC (%) |
61.5 |
17.8 |
51.7 |
18.9 |
0.178* |
|
QVR (%) |
35.4 |
20.0 |
21.5 |
17.5 |
0.004* |
|
HR (%) |
57.5 |
7.2 |
63.2 |
7.7 |
0.001* |
|
RPE |
4.0 |
0.5 |
4.5 |
0.6 |
0.008** |
QCPR: Calidad general de la RCP; QCC: Calidad general de las compresiones torácicas; QVR: Calidad general de las ventilaciones de rescate; HR: Frecuencia Cardíaca; RPE: Escala de Esfuerzo Percibido.
* Prueba T para muestras relacionadas.
** Prueba de Wilcoxon Rank Test.
Se encontraron correlaciones significativas entre la calidad general de la RCP en el test individual (QCPRInd) y el tiempo total de la intervención en el método libre (TTLibre: R2=0.656).
Se dividió la muestra en 2 grupos, según la duración total de intervención, los que realizaron un tiempo total superior a 480 segundos (Grupo 1; n=8) y los que hicieron un tiempo inferior (Grupo 2; n=10). Se encontraron diferencias significativas, en favor del grupo 1 en el tiempo total (TTLibre: 560.5 ± 55.6 vs. 399.5 ± 56.6 s; p=<0.001).
Tras esto, se realizaron 2 análisis; uno intragrupo, donde se compararon las variables de rendimiento en la RCP (QCPR, QCC y QVR) y las de fatiga (HR y RPE) en ambos test; y otro intergrupo, donde se compararon las mismas variables, y las del test individual (CPRInd).
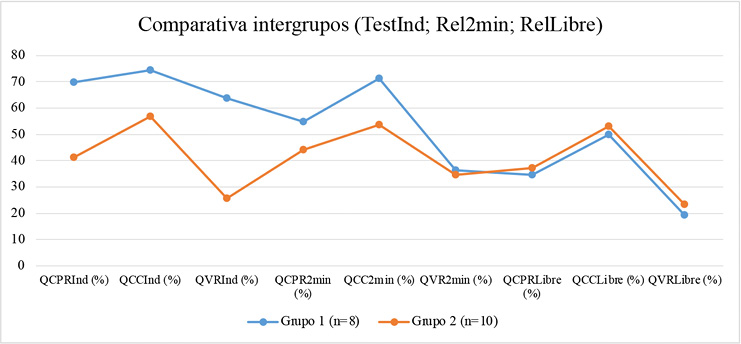
En el grupo 1 (Tabla 3), se observó un descenso significativo en la calidad general de RCP y en la calidad de las ventilaciones entre el test individual (T1) y el test con relevo cada 2 minutos (Rel2min) (QCPR: 69.8 ± 8.8 vs. 54.8 ± 9.5; p=0.037; QVR: 63.7 ± 11.0 vs. 36.4 ± 16.7; p=0.002).
También se encontraron diferencias significativas entre el test individual (T1) y el test con relevo libre (RelLibre), en la calidad general de RCP, la calidad de las compresiones y de las ventilaciones (QCPR: 69.8 ± 8.8 vs. 34.6 ± 16.3; p=0.001; QCC: 74.4 ± 14.8 vs. 49.9 ± 23.4; p=0.013; QVR: 63.7 ± 11.0 vs. 19.4 ± 14.0; p<0.001).
Además, se encontraron diferencias significativas entre el test con relevo cada 2 minutos (T2) y el de relevo libre (T3) en la frecuencia cardíaca (HR: 56.7 ± 6.9 vs. 62.8 ± 6.3; p=0.012) y en el esfuerzo percibido (RPE: 3.9 ± 0.5 vs. 4.6 ± 0.6; p=0.018), siendo mayores en este último.
Tabla 3
Resultados globales en el grupo 1 (Test Individual vs. Rel2min vs. RelLibre)
|
Factores |
TestInd (T1) |
Rel2min (T2) |
RelLibre (T3) |
Sig. |
Pares |
|||||
|
M |
SD |
M |
SD |
M |
SD |
T1-T2 |
T1-T3 |
T2-T3 |
||
|
QCPR (%) |
69.8 |
8.8 |
54.8 |
9.5 |
34.6 |
16.3 |
0.002* |
0.037 |
0.001 |
0.952 |
|
QCC (%) |
74.4 |
14.8 |
71.2 |
15.3 |
49.9 |
23.4 |
<0.001* |
1.000 |
0.013 |
0.087 |
|
QVR (%) |
63.7 |
11.0 |
36.4 |
16.7 |
19.4 |
14.9 |
<0.001* |
0.002 |
<0.001 |
0.086 |
|
HR (%) |
-- |
-- |
56.7 |
6.9 |
62.8 |
6.3 |
0.012** |
-- |
-- |
-- |
|
RPE |
-- |
-- |
3.9 |
0.5 |
4.6 |
0.6 |
0.018*** |
-- |
-- |
-- |
QCPR: Calidad general de la RCP; QVR: Calidad general de las ventilaciones de rescate; QCC: Calidad general de las compresiones torácicas; HR: Frecuencia Cardíaca; RPE: Escala de Esfuerzo Percibido.
* Prueba ANOVA de medidas repetidas.
** Prueba T para muestras relacionadas.
*** Wilcoxon Rank Test para muestras relacionadas.
En el grupo 2, sin embargo, no se encontraron diferencias significativas en ninguna de las tres pruebas ni en ninguna las variables sobre la RCP, HR o RPE (Tabla 4).
Tabla 4
Resultados globales en el grupo 2 (TestInd vs. Rel2min vs. RelLibre)
|
Factores |
TestInd (T1) |
Rel2min (T2) |
RelLibre (T3) |
Sig. |
Pares |
|||||
|---|---|---|---|---|---|---|---|---|---|---|
|
M |
SD |
M |
SD |
M |
SD |
T1-T2 |
T1-T3 |
T2-T3 |
||
|
QCPR (%) |
41.2 |
12.3 |
44.2 |
11.8 |
37.3 |
11.9 |
0.202* |
-- |
-- |
-- |
|
QCC (%) |
56.7 |
16.3 |
53.7 |
16.3 |
53.1 |
15.6 |
0.407* |
-- |
-- |
-- |
|
QVR (%) |
25.6 |
13.4 |
34.7 |
23.2 |
23.3 |
19.9 |
0.150* |
-- |
-- |
-- |
|
HR (%) |
-- |
-- |
57.2 |
8.3 |
59.8 |
6.9 |
0.168** |
-- |
-- |
-- |
|
RPE |
-- |
-- |
4.1 |
0.5 |
4.4 |
0.6 |
0.234*** |
-- |
-- |
-- |
QCPR: Calidad general de la RCP; QVR: Calidad general de las ventilaciones de rescate; QCC: Calidad general de las compresiones torácicas; HR: Frecuencia Cardíaca; RPE: Escala de Esfuerzo Percibido.
* Prueba ANOVA de medidas repetidas.
** Prueba T para muestras relacionadas.
*** Wilcoxon Rank Test para muestras relacionadas.
Para terminar el análisis de resultados, en la Tabla 5 se muestra la comparación de los resultados entre el grupo 1 y el grupo 2 en todas las pruebas (TestInd, Rel2min y RelLibre).
Se puede observar como en el test individual, los participantes del grupo 1 obtienen un mayor rendimiento en la calidad general de RCP (QCPRInd: 69.8 ± 8.8 vs. 41.2 ± 12.3; p<0.001), en la calidad de las compresiones (QCC: 74.4 ± 14.8 vs. 56.7 ± 16.3; p<0.001) y en la calidad de las ventilaciones (QVRInd: 63.7 ± 11.0 vs. 25.6 ± 13.4; p<0.001).
En el método de relevo cada 2 minutos (Rel2min), se observan diferencias significativas entre grupos, en la calidad general de RCP (QCPR: 54.8 ± 9.5 vs. 44.2 ± 11.8; p=0.046) y en la calidad de las compresiones (QCC: 71.2 ± 15.3 vs. 53.7 ± 16.3; p=0.043). No en las de la fatiga (HR: 56.7 ± 6.9 vs. 57.2 ± 8.3; p=0.617; RPE: 3.9 ± 0.5 vs. 4.0 ± 0.5; p=0.591).
Por último, debido al descenso que sufre el grupo 1 en el método de relevo libre (RelLibre), no se observa ninguna diferencia significativa entre grupos en las variables de la RCP (QCPR: 34.6 ± 16.3 vs. 37.3 ± 11.9; p=0.513; QCC: 49.9 ± 23.4 vs. 53.1 ± 15.6; p=0.314 y QVR: 19.4 ± 14.9 vs. 23.3 ± 19.9; p=0.794) ni en las de la fatiga (HR: 62.8 ± 6.3 vs. 59.8 ± 6.9; p=0.295; y RPE: 4.6 ± 0.6 vs. 4.4 ± 0.6; p=0.617).
Figura 1
Comparativa intergrupos (TesInd; Rel2min; RelLibre)
Los resultados de este estudio evidencian que la modalidad de relevo cada 2 minutos, recomendada por las guías internacionales de resucitación (Perkins et al., 2021), permite mantener una calidad significativamente superior de RCP (QCPR), en comparación con la modalidad de relevo libre.
Esta diferencia se manifiesta especialmente en la calidad de las ventilaciones de rescate (QVR), sin que la calidad de las compresiones torácicas (QCC) presente variaciones estadísticamente significativas entre ambas condiciones. Estos hallazgos son coherentes con investigaciones previas que indican que los relevos estructurados mejoran la calidad global de la RCP al reducir la fatiga acumulada del reanimador (Ochoa et al., 1998; Sugerman et al., 2009).
El incremento observado en la frecuencia cardíaca (HR) y el esfuerzo percibido (RPE) en la modalidad RelLibre refuerza esta hipótesis. Cuando los socorristas deciden cuándo relevarse en función de la fatiga, se tiende a prolongar en exceso el tiempo de intervención individual, lo que parece perjudicar el rendimiento fisiológico y técnico (Sugerman et al., 2009). En línea con lo reportado en otros estudios, la fatiga acumulada podría impactar negativamente sobre parámetros técnicos clave como la profundidad y la frecuencia de las compresiones, así como sobre la eficacia de las ventilaciones (Sugerman et al., 2009; Barcala-Furelos et al., 2013; 2014).
Un hallazgo especialmente relevante de este estudio es la correlación positiva entre la calidad de RCP en el test individual (QCPRInd) y el tiempo de intervención en la modalidad de relevo libre. Esta asociación sugiere que los socorristas con mejor rendimiento individual son capaces de sostener una RCP de mayor duración cuando el relevo no está preestablecido.
Esto podría explicarse tanto por una mejor condición física, como por una mayor competencia técnica, tal como ha sido sugerido por estudios centrados en reanimadores profesionales (Ashton et al., 2002; Abella et al., 2005). Sin embargo, esta capacidad para prolongar la intervención no necesariamente se traduce en una mayor calidad de la RCP, en especial, si no se realiza un relevo oportuno antes de que se manifieste la fatiga.
Al dividir la muestra en 2 grupos según el tiempo total de intervención en la modalidad de relevo libre, se observó que solo el grupo con mayor duración presentó descensos significativos de calidad respecto al test individual y al test con relevo cada 2 minutos. Este patrón refuerza la idea de que una intervención prolongada sin una estrategia de relevo clara puede comprometer tanto las compresiones, como las ventilaciones, tal y como ya se había identificado en simulaciones prolongadas de RCP (Berg et al., 2001).
Por el contrario, el grupo 2, que intervino durante un tiempo más reducido en el test de relevo libre, no mostró diferencias significativas entre ninguna de las condiciones. Esto puede indicar que una duración limitada de la intervención individual permite mantener un nivel técnico estable, aunque este grupo partiera de un nivel basal más bajo en el test individual. Este hallazgo podría tener implicaciones pedagógicas relevantes, sugiriendo que el entrenamiento específico y supervisado, en escenarios de RCP prolongada, puede mejorar la autorregulación de los socorristas durante situaciones reales.
El descenso generalizado en la calidad de las ventilaciones, en comparación con las compresiones, coincide con lo ya descrito en la literatura, que señala que las ventilaciones son técnicamente más difíciles y más susceptibles al deterioro por fatiga o falta de práctica (Ruibal-Lista et al., 2021). Dado que las guías actuales recomiendan una proporción 30:2 para reanimadores no profesionales, garantizar la calidad de las ventilaciones es crítico, especialmente en contextos como el socorrismo acuático, donde la hipoxia es una causa frecuente de parada.
Entre las principales fortalezas de este estudio se encuentra el análisis simultáneo de variables fisiológicas y de calidad de la RCP en un escenario simulado prolongado, así como la evaluación de la capacidad individual y su relación con el rendimiento en equipo, lo que aporta información novedosa para el ámbito del socorrismo acuático. Sin embargo, el estudio presenta algunas limitaciones, como el reducido tamaño muestral y el uso de un muestreo por conveniencia con alumnado de un curso de actualización, lo que podría limitar la generalización de los resultados a otras poblaciones o contextos.
En conjunto, los resultados apoyan la utilidad del relevo estructurado como estrategia óptima para preservar la calidad de la RCP en contextos prolongados. Asimismo, la inclusión de pruebas breves de RCP individual puede aportar información útil para la asignación de roles en equipos de reanimación o para el diseño de entrenamientos personalizados.
Por último, el uso de un test individual breve (2 minutos), como predictor de la capacidad de intervención prolongada, muestra un potencial valor como herramienta de evaluación en la formación de socorristas. La existencia de correlaciones entre rendimiento individual y tiempo sostenido de intervención sugiere que podría utilizarse para detectar perfiles de alto o bajo rendimiento en situaciones reales o simuladas.
Abella, B. S., Sandbo, N., Vassilatos, P., Alvarado, J. P., O’Hearn, N., Wigder, H. N., Hoffman, P., & Becker, L. B. (2005). Chest compression rates during cardiopulmonary resuscitation are suboptimal: A prospective study during in-hospital cardiac arrest. Circulation, 111(4), 428-434. https://doi.org/10.1161/01.CIR.0000153811.84257.59
Adelborg, K., Dalgas, C., Grove, E. L., Jørgensen, C., Al-Mashhadi, R. H., & Løfgren, B. (2011). Mouth to mouth ventilation is superior to mouth-to-pocket mask and bag-valve-mask ventilation during lifeguard CPR: A randomized study. Resuscitation, 82(5), 618-622. https://doi.org/10.1016/j.resuscitation.2011.01.009
Ashton, A., McCluskey, A., Gwinnutt, C. L., & Keenan, A. M. (2002). Effect of rescuer fatigue on performance of continuous external chest compressions over 3 min. Resuscitation, 55(2), 151-155. https://doi.org/10.1016/s0300-9572(02)00168-5
Barcala-Furelos, R., Abelairas-Gómez, C., Romo-Perez, V., & Palacios-Aguilar, J. (2013). Effect of physical fatigue on the quality CPR: A water rescue study of lifeguards. American Journal of Emergency Medicine, 31(3), 473-477. https://doi.org/10.1016/j.ajem.2012.09.012
Barcala-Furelos, R., Abelairas-Gómez, C., Catarina-Queiroga, A., & García-Soidán, J. L. (2014). CPR quality reduced due to physical fatigue after a water rescue in a swimming pool. Signa Vitae, 9(2), 25-31. https://doi.org/10.22514/SV92.112014.4
Barcala-Furelos, R., Szpilman, D., Palacios-Aguilar, J., Costas-Veiga, J., Montero-Muñoz, J. I., Abelairas-Gómez, C., & Rodríguez-Núñez, A. (2016). Assessing the efficacy of rescue equipment in lifeguard resuscitation efforts for drowning. American Journal of Emergency Medicine, 34(3), 480-485. https://doi.org/10.1016/j.ajem.2015.12.006
Berg, R. A., Sanders, A. B., Kern, K. B., Hilwig, R. W., Heidenreich, J. W., Porter, M. E., & Ewy, G. A. (2001). Adverse hemodynamic effects of interrupting chest compressions for rescue breathing during cardiopulmonary resuscitation for ventricular fibrillation cardiac arrest. Circulation, 104(20), 2465-2470. https://doi.org/10.1161/hc4501.098926
Bierens, J., Lunetta, P., Tipton, M., & Warner, D. S. (2016). Physiology of drowning: A review. Physiology, 31(2), 147-166. https://doi.org/10.1152/physiol.00002.2015
Claesson, A., Karlsson, T., Thorén, A., & Herlitz, J. (2011). Delay and performance of cardiopulmonary resuscitation in surf lifeguards after simulated cardiac arrest due to drowning. American Journal of Emergency Medicine, 29, 1044-1050. https://doi.org/10.1016/j.ajem.2010.06.026
Foo, N. P., Chang, J. H., Lin, H. J., & Guo, H. R. (2010). Rescuer fatigue and cardiopulmonary resuscitation positions: A randomized controlled crossover trial. Resuscitation, 81(5), 571-576. https://doi.org/10.1016/j.resuscitation.2010.02.006
Gräsner, J. T., Herlitz, J., Tjelmeland, I. B. M., Wnent, J., Masterson, S., Lilja, G., Bein, B., Böttiger, B. W., Bratton, S. L., Bray, J., Bury, G., Cassan, P., Cimpoesu, D., Escalante, R., Grasner, R., Hardig, B. M., Jost, D., Lockey, A., Lott, C., Mauri, R., ... Perkins, G. D. (2021). European Resuscitation Council Guidelines 2021: Epidemiology of cardiac arrest in Europe. Resuscitation, 161, 61-79. https://doi.org/10.1016/j.resuscitation.2021.02.007
Hightower, D., Thomas, S. H., Stone, C. K., Dunn, K., & March, J. A. (1995). Decay in quality of closed-chest compressions over time. Annals of Emergency Medicine, 26(6), 300-303. https://doi.org/10.1016/s0196-0644(95)70076-5
Hostler, D., Everson-Stewart, S., Rea, T. D., Stiell, I. G., Callaway, C. W., Kudenchuk, P. J., ... & Nichol, G. (2011). Effect of real-time feedback during cardiopulmonary resuscitation outside hospital: Prospective, cluster-randomised trial. BMJ, 342, d512. https://doi.org/10.1136/bmj.d512
Kılıç, D., Göksu, E., Kılıç, T., & Buyurgan, C. S. (2018). Resuscitation quality of rotating chest compression providers at one-minute vs. two-minute intervals: A mannequin study. American Journal of Emergency Medicine, 36(5), 829-833. https://doi.org/10.1016/j.ajem.2017.10.035
Koster R, Baubin M, Bossaert L, Caballero A, Cassan P, Castrén M, et al. (2010). European Resuscitation Council Guidelines for Resuscitation 2010: Section 2. Adult basic life support and use of automated external defibrillators. Resuscitation, 81, 1277-1292. http://dx.doi.org/10.1016/j.resuscitation.2010.08.009
Meaney, P. A., Bobrow, B. J., Mancini, M. E., Christenson, J., de Caen, A. R., Bhanji, F., ... & Aufderheide, T. P. (2013). Cardiopulmonary resuscitation quality: Improving cardiac resuscitation outcomes both inside and outside the hospital. Circulation, 128(4), 417-435. https://doi.org/10.1161/CIR.0b013e31829d8654
Ochoa, F. J., Ramalle-Gomara, E., Lisa, V., & Saralegui, I. (1998). The effect of rescuer fatigue on the quality of chest compressions. Resuscitation, 37(3), 149-152. https://doi.org/10.1016/s0300-9572(98)00057-4
Olasveengen, T. M., Wik, L., & Steen, P. A. (2008). Standard basic life support vs. continuous chest compressions only in out-of-hospital cardiac arrest. Acta Anaesthesiologica Scandinavica, 52(7), 914-919. https://doi.org/10.1111/j.1399-6576.2008.01723.x
Perkins, G. D., Graesner, J. T., Semeraro, F., Olasveengen, T., Soar, J., Lott, C., Van de Voorde, P., Madar, J., Zideman, D., Mentzelopoulos, S., Bossaert, L., Greif, R., Monsieurs, K., Svavarsdóttir, H., & Nolan, J. P.; European Resuscitation Council Guideline Collaborators. (2021). European Resuscitation Council Guidelines 2021: Executive summary. Resuscitation, 161, 1-60. https://doi.org/10.1016/j.resuscitation.2021.02.003
Ruibal-Lista, B., Moral-García, J. E., & López-García, S. (2021). Relationship between rescue distance and the quality of simulated CPR: A pilot study with lifeguards. Signa Vitae, 17(3), 137-143. https://doi.org/10.22514/sv.2021.044
Sahu, A. K., Suresh, S., Mathew, R., Aggarwal, P., & Nayer, J. (2021). Impact of personal protective equipment on the effectiveness of chest compression: A systematic review and meta-analysis. The American Journal of Emergency Medicine, 39, 190-196. https://doi.org/10.1016/j.ajem.2020.09.058
Sugerman, N. T., Edelson, D. P., Leary, M., Acosta, F., Howell, M. D., & Abella, B. S. (2009). Rescuer fatigue during actual in-hospital cardiopulmonary resuscitation with audiovisual feedback: A prospective multicenter study. Resuscitation, 80(9), 981-984. https://doi.org/10.1016/j.resuscitation.2009.06.002
Sutton, R. M., French, B., Niles, D. E., Donoghue, A., Topjian, A. A., Nishisaki, A., Wolfe, H., Berg, R. A., & Nadkarni, V. M. (2014). 2010 American Heart Association recommended compression depths during pediatric in-hospital resuscitations are associated with survival. Resuscitation, 85(9), 1179-1184. https://doi.org/10.1016/j.resuscitation.2014.05.007
World Medical Association (WMA). (2021). Declaration of Helsinki: Ethical principles for medical research involving human subjects. https://www.wma.net/policies-post/wma-declaration-of-helsinki-ethical-principles-for-medical-research-involving-human-subjects/
Los autores agradecen la participación de todos los socorristas durante la realización de este estudio.
Los autores no han recibido ningún tipo de financiación pública o privada para la elaboración del artículo.
DECLARACIÓN DE CONTRIBUCIÓN DE PERSONAS AUTORAS
“Conceptualización: BRL (lideró), PDF (de apoyo); Metodología: BRL (lideró) y ESM (de apoyo); Validación: ESM (igual) y SLG (igual); Análisis formal: BRL (igual) y ESM (igual); Investigación: PDF (igual) y SLG (igual); Recursos: SLG; Gestión de los datos: BRL; Redacción del borrador original: PDF (igual) y ESM (igual); Redacción, revisión y edición: BRL (igual) y SLG (igual). Todos los autores han leído y aprobado la versión publicada del manuscrito.”
DECLARACIÓN DEL COMITÉ DE ÉTICA
El estudio se llevó a cabo de acuerdo con la Declaración de Helsinki y fue aprobado por el Comité de Ética de la Universidade da Coruña para estudios que implican a seres humanos.
DECLARACIÓN DE CONSENTIMIENTO INFORMADO
Se obtuvo el consentimiento informado de todos los participantes en el estudio. Se ha obtenido el consentimiento informado por escrito de los pacientes para la publicación de este artículo.
Los autores declaran no tener ningún conflicto de interés.
1Recibido 30/05/2025 - Aceptado 05/11/2025
EUM Fray Luis de León. Universidad Católica de Ávila. Valladolid. España. brais.ruibal@frayluis.com,
 https://orcid.org/0000-0001-5427-6844
https://orcid.org/0000-0001-5427-6844 2 Departamento Biología Funcional. Facultad de Medicina y Ciencias de la Salud. Universidad de Oviedo. Oviedo. España / diezpelayo@uniovi.es /
 https://orcid.org/0000-0003-4027-894X
https://orcid.org/0000-0003-4027-894X3 Facultad de Educación. Universidad Pontificia de Salamanca. Salamanca. España. esanchezmo@upsa.es,
 https://orcid.org/0000-0001-9702-2684
https://orcid.org/0000-0001-9702-2684 4 Facultad de Educación. Universidad Pontificia de Salamanca. Salamanca. España. slopezga@upsa.es,
 https://orcid.org/0000-0003-3109-1542
https://orcid.org/0000-0003-3109-1542
Escuela de Ciencias del Movimiento Humano y Calidad de Vida
Benjamín Nuñez Campus, Universidad Nacional, Lagunilla, Heredia, Costa Rica
PO Box: 86-3000. Heredia, Costa Rica
Phone: (506) 2562-6980
E-mail revistamhsalud@una.ac.cr
